27 avril, matin.
Causes et sources de surmédicalisation.
Modérateur: Elena Pasca
Nous réfléchirons aux causes et sources de la surmédicalisation, et non plus à ses seuls symptômes et conséquences. Cela inclut les approches socio-économique et historique. Voici quelques interrogations de départ, par catégories :
Organisation et fonctionnement du système de soins : paiement à la performance (paiement à l’acte,T2A) ; ratio spécialistes/généralistes et coordination hôpital/ville ; pratiques professionnelles mal coordonnées et mal évaluées ; pression inflationniste de moyens ; faire la part des dysfonctionnements ponctuels et de ceux structurels et systémiques ; déterminer le rôle des lobbies et des organisations médicales dans le blocage du système, malgré des critiques anciennes et répétées….
Causes de surmédicalisation d’origine extérieur au système de santé et leurs corrélations sociologiques, économiques, idéologiques…
Par exemple : Influences industrielles (conflits d’intérêts, biais, corruption…) induisant des actes non justifiés sous l’angle bénéfices/risques et coût/efficacité ; formes de disease mongering; définition laxiste de la « santé » concevant médicalisation et médicaments comme producteurs de santé….
Dysfonctionnement de la dyade médecin-patient : qualité de la relation médecin-patient ; nomadisme médical ; cascade de prescriptions ; conformisme consumériste des patients confondant nouveauté et intervention technique avec progrès thérapeutique…
Dévoiement de la fonction sociale de la médecine : vers une médecine préventive qui surmédicalise sous prétexte de prévention et de dépistage
Comment trier les dépistages utiles et efficaces, comment délimiter une prévention rationnelle et un usage rationnel des moyens ?…
___________________________________________________
Monique Debauche
Les médicaments psychiatriques : modes et tendances
Il peut résulter d’une collaboration de qualité entre patients et médecins dans la compréhension de l’impact des effets indésirables et de la nécessité d’un signalement précis et efficace. Les effets indésirables sont la 4ème cause de mortalité aux Etats-Unis et en Europe, avec 197.000 décès par an (lancet 2011), dans un contexte d’augmentation constante des prescriptions et de polymédications. Or, outre le problème de l’information très partielle sur les effets indésirables, qui fait des victimes, il faut noter que moins de 5% sont signalés à la pharmacovigilance.
La notification directe par les patients se met en place peu à peu aussi dans les pays européens. Mais les signalements faits par les patients, ne sont parfois pas exploitables, faute de précision. Monique Debauche souligne, exemples à l’appui, l’intérêt majeur d’un site tel que Riskx.org, mis en place par David Healy et Kalman Applbaum, pour permettre à des professionnels de santé de travailler avec les patients en toute confiance, en vue d’améliorer et de peaufiner les déclarations d’effets indésirables.
Cliquer sur l’image pour ouvrir la présentation
 Résumé du diaporama de Monique Debauche : cliquer sur le lien
Résumé du diaporama de Monique Debauche : cliquer sur le lien
Edwige Le Mouel, Olivier Decaux, Antoinette Perlat, Patrick Jego, Bernard Grosbois.
Incidentalomes biologiques : étude prospective en consultation de médecine interne
cliquer sur l’image pour ouvrir la présentation
Cliquer sur le lien
Michel Thomas, médecin interniste, a exposé les résultats d’une étude prospective menée par Bernard Grobois et ses collègues dans leurs consultations de médecine interne, sur les incidentalomes biologiques.
L’usage de ce terme, utilisé d’abord pour signaler des anomalies morphologiques, s’est étendu à d’autres découvertes fortuites qui inquiètent les patients mais n’ont généralement pas de conséquences, ou pas de rapport avec des symptômes décrits en consultation. L’on peut mieux cerner la surmédicalisation en regardant le nombre de consultations et d’examens induits par la découverte d‘incidentalomes biologiques dans un temps donné. En l’occurrence, ces découvertes ont été faites lors d’examens sanguins prescrits dans le cadre de bilans réguliers, sans raisons particulières. Les auteurs notent qu’il y a plus d’anomalies (44) que de patients (36) et soulignent le cercle vicieux qui en résulte : d’autres examens sanguins et d’imageries sont prescrits pour vérifier les résultats des premiers, ce qui mène aussi à des consultations supplémentaires. La plupart du temps, il s’agit d’anomalies d’électrophorèse des protéines à la limite de la signification pathologique. Un diagnostic a quand même été formulé dans 61% des cas (22 patients). Dans 75% des cas, une simple surveillance a suffi.
Les détails des découvertes étayent les conclusions des auteurs : la remise en cause de la pratique d’examens systématique est un moyen de limiter la surmédicalisation.
D’autres moyens de lutter contre ce phénomène global, ancré dans les structures de notre système de santé et de soins, ont été évoqués au cours de la discussion, notamment la remise en cause des dépistages systématiques et des recommandations et anciennes « conférences de consensus » biaisées et grevées de conflits d’intérêt, la distinction à faire entre critique de la surmédicalisation et volonté de maîtrise purement comptable des dépenses de santé.
En conclusion, un consensus s’est dégagé autour de deux remarques d’Elena Pasca :
-
La surmédicalisation n’est pas un dysfonctionnement, mais au contraire, un fonctionnement parfais, attendu et recherché de la logique mercantile néolibérale appliquée au domaine de la santé marchandisée.
-
Les esprits critiques, quelle que soit leur profession, devraient promouvoir la prévention quaternaire (Marc Jamouille et al.), c’est-à-dire la prévention de toutes les préventions et de tous les actes inutiles…..
Laurent Letrilliart, Denis Pouchain
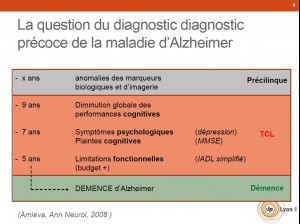
Troubles cognitifs légers : une zone grise à risque de surmédicalisation
Cliquer sur l’image pour ouvrir la présentation
La HAS (Haute Autorité de Santé) recommande le diagnostic précoce des maladies d’Alzheimer (MA) et apparentées au stade de troubles cognitifs légers (TCL) ou de démence. Le diagnostic au stade démentiel fait l’objet d’un consensus, même si la balance bénéfice / risque des traitements symptomatiques de la MA est controversée. Nous discuterons de la faisabilité et de l’intérêt éventuels du diagnostic de la MA au stade des TCL, qui posent question du fait de l‘absence de tests diagnostiques et de traitements actuellement validés.
Troubles cognitifs légers : une zone grise à risque de surmédicalisation . cliquer ici pour voir le résumé.
Luc Perino
Surmédicalisation : un dysfonctionnement systémique habilement exploité.
Médecin généraliste, il nous décrit la surmédicalisation comme un « dysfonctionnement systématique habilement exploité » aux raisons très divers. Elles vont des défauts organisationnels inflationnistes telles que le paiement à l’acte et l’usage de techniques diagnostiques non maîtrisées jusqu’aux facteurs relevant des limites identitaires et des lacunes dans l’enseignement de la médecine : fierté du diagnostic qui est l’apanage du médecin, refus de l’évolution vers la mort et donc des conséquences du vieillissement, absence de définition de la maladie, pas d’enseignement de l’épistémologie, relégation des règles hygiéniques et diététiques au profit d’un interventionnisme médical et pharmacologique, etc.
Des facteurs économiques (mercantilisme, marché des soins entre médecine et bien être….) et politique (principe de précaution, électoralisme….) constituent d’autres raisons, de même que la médiatisation des sciences biomédicales, sans aucun rapport avec la pratique clinique. Sans oublier d’autres facteurs tels que l’exploitation pharmaceutique de l’espoir et de l’angoisse (techniques de disease mongering …), la nature commerciale de certaines relations médecin/patient, les choix de confort du patient, ses intuitions et préférences….. Si l’évidence-based-médecine est le seul label de science, en dehors de l’EBM, de nombreux systèmes de référence coexistent et contribuent à la surmédicalisation.
Il faut que la littérature médicale et les administrations s’intéressent aux coûts de la surmédicalisation, à ses formes et ses conséquences et contribuent à éliminer un biais majeur : l’absence d’évaluation du bénéfice clinique pour le patient, qui n’est pas identique à la signification statistique dans un essai clinique.
Cliquer sur l’image pour ouvrir la présentation
Résumé du diaporama de Luc Perino : cliquer sur le lien
Pierre-Guillaume Paris
La santé, catégorie normative qui façonne les subjectivités
La santé est une catégorie normative en fonction de laquelle se construit la subjectivité et le rapport à soi. Pierre Guillaume PARIS, philosophe de la santé, l’a montré par des exemples tirés du domaine des cancers – publicités et préceptes édictés à diverses époques – qui illustrent l’évolution des représentations de la relation médecin/patient et des façons de concevoir la médecine. L’on comprend comment se forment historiquement les attentes des médecins, et notamment l’homo medicus : un patient idéal, qui serait capable d’objectivation et surtout de compliance, donc d’observance non critique des prescriptions.
L’on comprend aussi comment se construisent les représentations de soi des usagers en tant que patients et au delà, dans leur subjectivité, puisque le savoir médical joue un rôle de médiation dans cette construction. Le corps du patient tend à devenir un objet de la médecine, son autocompréhension et ses conduites étant en rapport avec les attentes des médecins et les médiations de ce type .
Cette construction est déterminée par un contexte économique et historique : celui d’une gouvernementalité et d’une rationalité libérales, avec toutes les conséquences sociales, sociétales et idéologiques. Le système socio-économique qui a besoin d’individus formatés d’une certaine façon, a besoin d‘un instrument de façonnage disposant d’une légitimité scientifique : la médecine, qui paraît être transparente et dire la réalité telle quelle est. Ces dehors scientifiques appuient la demande implicite faite aux patients : entrer dans le monde tel qu’il est circonscrit par la médecine, regarder leurs corps comme des objets cliniques, se battre et « positiver », agir en « entrepreneur de soi », bref, se soumettre aux exigences et aux outils d’une médecine entrée en hybridation avec le management, la psychologie, la publicité, comme on peut le voir avec la psycho-neuro-immunologie, par exemple…
Cliquer sur l’image pour ouvrir la présentation