Pour une meilleure efficience:
Actions et évaluations
modérateurs Alain Siary et Maïlys Michot-Casbas
Introduction : Alain Siary
Un certain nombre de recommandations et de propositions d’action sont régulièrement recommandées par les institutions de santé en France, alors qu’elles n’ont aucune preuve factuelle de leurs efficiences en médecine de premier recours ou en santé publique.
L’objectif de cet atelier est d’analyser à travers des exemples concrets ces insuffisances et de proposer quelques pistes pour à partir des conclusions qui en sont tirées.
Le paiement à la performance des médecins :
il s’appuie sur un certain nombre d’indicateurs. Or il n’y a eu aucune concertation avec les sociétés scientifiques de praticiens, particulièrement ceux de premiers recours que sont les généralistes, pour définir leur pertinence et leur fondement scientifique. Par ailleurs aucune tentative d’évaluation expérimentale avant la mise en route du P4P n’a été effectuée, alors que les conclusions des travaux effectués dans les pays qui ont proposé le paiement à la performance sont mitigées.
Les campagnes de vaccination antigrippales
Recommandée systématiquement après 65 ans, elle a couté 294 millions d’euro au régime général en 2011. Aucune étude sérieuse n’a prouvé l’efficacité de cette vaccination saisonnière. Une analyse du CDC aux Etats-Unis et un rapport du CIDRAP (Center for Infections Disease Control and Policy), organisme indépendant ayant travaillé sur 12 000 études publiées entre 1967 et 2012 ne retrouvent aucune preuve de l’efficacité de cette vaccination pour réduire les complications de la grippe et sa mortalité.
Les prescriptions médicamenteuses : à propos de quelques exemples.
Alors que nous sommes à l’ère de la médecine fondée sur des preuves factuelles (Evidence Based Médecine), un certain nombre de recommandations, se sont avérées infondées à la lumière des essais cliniques, alors qu’elles étaient censées être fondées sur des niveaux de preuve élevés :
– Le « lower is better » pour l’utilisation des antidiabétiques, des antihypertenseurs ou des statines,
– La mauvaise utilisation en soins de premiers recours des hypolipémiants et des antibiotiques, prescrits excessivement et avec des produits souvent inappropriés .
Les actions de santé publique
Des actions comme celle visant à diminuer la consommation de sel de 20 % dans l’alimentation , la baisse de consommation de sodas à base de fructose, la diminution du tabagisme passif méritent de voir leur efficience mieux évaluée à partir de données épidémiologiques.
Les prescriptions non efficientes des statines et des anti-HTA abordées dans cet atelier par Sylvain Duval et François Pesty en sont un bon exemple.
Des médecins sous influence :
Les présentations biaisées par les leaders d’opinion incitent à prescrire les dernières nouveautés. Elles sont systématiquement promues par les visiteurs médicaux qui ont une influence majeure sur le contenu des ordonnances.
L’étude présentée par Etienne Foisset analyse le rôle et l’influence de ce marketing pharmaceutique.
Mauvaise efficience des traitements des cancers
Multiplication des examens couteux pour des dépistages aux résultats controversés. Accumulation de plusieurs générations d’imagerie qui a souvent un effet redondant. Une gestion souvent inappropriée des échecs des chimiothérapies.
Cette situation est développée par Nicole Delépine
Sylvain Duval
Meilleure efficience dans la prescription de 2 anti-cholestérol
Cliquer sur l’image pour ouvrir la présentation
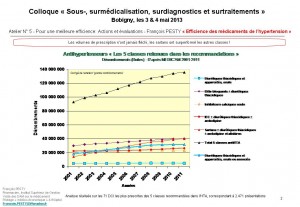
François Pesty
Efficience des médicaments de l’hypertension
Cliquer sur l’image pour ouvrir la présentation
Etienne Foisset
Influence de la visite médicale
Cette étude a cherché à objectiver l’influence que peut avoir le marketing de l’industrie pharmaceutique sur les prescriptions médicales. Pour ce faire, les prescriptions de médecins généralistes ont été rapprochées de la fréquence à laquelle ces derniers recevaient les visiteurs médicaux.
Les résultats montrent que les médecins les plus ouverts au marketing pharmaceutique ont des prescriptions traduisant des objectifs commerciaux des firmes au détriment de l’intérêt des patients.
Cliquer sur l’image pour ouvrir la présentation
Nicole Delépine
Le paradoxe de la pratique de la cancérologie en France : sur diagnostic et sous traitements
Nous sommes confrontés depuis quelques années à un changement de paradigme, « l’acculturation » souhaitée par les fondateurs des plans cancer. D’un côté , la population asymptomatique est poussée à consulter pour dépistage par voie de courriers personnalisés à domicile, d’émissions télévisées ciblées, de spots publicitaires du ministère de la santé etc. et à pratiquer mille et un examens complémentaires de plus en plus couteux et lourds (de l’échographie au Petscan…). De l’autre coté, le diagnostic de cancer établi, le patient intégré selon les dites « bonnes pratiques » imposées par l’HAS, devenues la liturgie des cancérologues, dans un essai thérapeutique est, après un ou deux échecs de chimiothérapie, considéré comme « résistant à la chimiothérapie » incurable et adressé très rapidement en soins palliatifs (quelques mois suffisent à ce parcours). Ensuite l’atmosphère ambiante conduira rapidement le malade abandonné de fait, poussé par la « preuve sociale » à accepter sinon demander un « arrêt de traitement actif » voire une euthanasie. On sur diagnostique, on sous traite, telle est la triste réalité de notre cancérologie actuelle dont les raisons profondes mériteraient d’être examinées. Considérations financières poussant aux investigations abusives et essais thérapeutiques puis abandon lorsque le coût efficacité ne parait plus suffisamment « rentable » ? Dépression collective des médecins et en particulier des cancérologues qui ne se reconnaissent pas dans ce nouveau système de référence conduisant à une soumission abusive et désespérée aux ordres venus d’en haut selon l’organisation actuelle monopolistique du cancer ?
Cliquer sur l’image pour ouvrir la présentation